Каждая женщина сталкивалась в своей жизни с неприятными и болезненными ощущениями во время месячных. Боли могут быть терпимыми, но иногда они настолько сильные, что вынести их без обезболивающих средств довольно тяжело. Если боль существенно снижает качество жизни и мешает вести привычный распорядок дня, нужно обязательно обратиться к гинекологу для обследования.
«Бабушка терпела, мама терпела, и ты потерпишь».
«Родишь, и всё пройдет».
«Таблетки не принимай, это вредно для желудка».
«Грелку нельзя — усилится кровотечение».
«Ой, какая нежная, я в эти дни даже в соревнованиях участвовала».
Знакомо? Думаю, к этому списку каждая девушка/женщина может добавить те варианты высказываний, которые она слышала в свой адрес, мучаясь от боли во время менструации.

Так чаще говорят либо те, кто и близко не понимает, какой может быть боль во время месячных, либо те, кто считает, что для девушки очень важно пройти через эту боль, научиться терпеть, чтобы потом всю жизнь этим гордиться, рассказывая своим детям. Другого объяснения я не нахожу, правда. Мне повезло, за всю жизнь я не приняла ни одной таблетки во время менструации, но я видела, как плохо было моей сестре, которая в первые дни порой плакала, принимала самые причудливые позы, стараясь облегчить боль. Не помню, давала ли ей мама обезболивающие, а если и давала, были ли они правильные? И я постоянно вижу, как мучаются девочки-подростки и взрослые девушки, обращаясь за помощью только тогда, когда уже почти теряют сознание от боли.
К счастью, с возрастом или после родов интенсивность боли во время менструации снижается. Но, к сожалению, не всегда, поэтому нужно знать некоторые нюансы.
От 50 до 90 % женщин репродуктивного возраста во всём мире обращаются к гинекологу с жалобами на очень болезненные менструации. Обратиться к врачу — правильное решение, даже если это функциональное состояние, если у бабушки болело и у мамы болело, терпеть боль девочке не нужно.
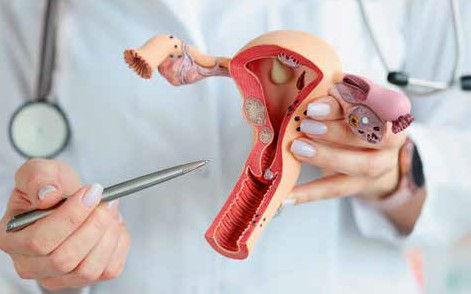
Болезненная менструация (дисменорея, альгодисменорея) бывает первичной и вторичной. Понимание различий крайне важно для правильного лечения.
Первичная дисменорея
Возникает в подростковом возрасте с момента становления регулярного менструального цикла. Это состояние объясняется физиологическими причинами, существует само по себе и не говорит о какой-то патологии или о том, что в будущем у девушки будут проблемы с репродуктивной системой. Не считая дней, когда всё, кроме боли в низу живота, отходит на второй план, в остальное время девушки/женщины с первичной дисменореей ведут абсолютно нормальный образ жизни и чувствуют себя здоровыми.
Почему болит?
Из-за отёка эндометрия (слизистого слоя матки) в первые дни менструации в матке появляется большое количество биологически активных веществ — простагландинов. Они запускают несколько реакций в организме. Первая — повышают чувствительность рецепторов к медиаторам боли. Вторая — стимулируют нерегулярные, неритмичные частые сокращения мышечного слоя матки, что приводит к значительному повышению давления в сосудах матки — до 300 мм рт. ст. А дальше — физика и вопрос: кто победит? 300 в матке или 120/70 в организме? Ответ очевиден. Развивается ишемия матки. Чтобы стало совсем понятно, вспомните, как, играя с ниточкой (шнурком, лентой), наматывали её на палец. Что происходило с пальцем? Он синел, бледнел, начинало пульсировать и болеть. Палец страдает без кислорода и питательных веществ и от невозможности избавиться от накопившихся продуктов обмена. С маткой происходит плюс-минус то же.
Зачем вам всё это знать? Чтобы понимать, какие препараты могут облегчить боль, а какие нет, как минимум.

Как понять, что дисменорея первичная?
- Появляется в подростковом возрасте через некоторое время после менархе (первой менструации).
- Боль появляется в первые дни месячных либо за 1–2 дня до них, интенсивность боли снижается в течение первых суток (иногда 72 часов).
- Боль интенсивная, локализуется в низу живота, в надлобковой области, может отдавать в поясничную область, крестец, внутреннюю поверхность бёдер и даже в тазобедренные и коленные суставы.
- Спутниками боли при первичной дисменорее могут быть головные боли, головокружение, тошнота, диарея, носовые кровотечения, иногда потеря сознания.
- Ни в анализах, ни при осмотре и выполнении УЗИ органов малого таза (ОМТ) не обнаруживается никаких отклонений.
Как и чем помочь?
Несмотря на общедоступность разнообразной информации, самым популярным препаратом у женщин по-прежнему остаётся дротаверин (но-шпа). Проверенные временем маленькие жёлтые таблетки. Прекрасное средство, НО не при болезненной менструации. Почему? Перечитайте раздел «Почему болит?». Вы не найдёте там упоминания про спазм. Но-шпа — спазмолитик, и у неё нет точки приложения при дисменорее. Веря в препарат, иногда девочки глотают 5–8 таблеток в сутки, что может крайне негативно сказаться на работе сердца. Но-шпы нет ни в наших клинических протоколах, ни в международных рекомендациях.
А что тогда? Препараты, нейтрализующие простагландины, — нестероидные противовоспалительные (НПВС): ибупрофен, нимесулид, напроксен, кетолорак. Их обезболивающий эффект связан с блокадой фермента циклооксигеназы. Без неё простагландины в матке не образуются — и наступает облегчение боли.
ВАЖНО не только принять нужный препарат, но и сделать это вовремя. Не допустить повышения давления и ишемии проще, чем поворачивать процессы вспять (не дать поезду тронуться проще, чем останавливать многотонный движущийся состав). Принимать НПВС лучше в первые 24–72 часов после начала менструации, так как именно в это время образуется больше всего простагландинов. Принимать препарат можно до 5 дней.

Из лекарственных препаратов эффективно сочетание магния с витаминами группы В, подойдёт любой готовый комплексный препарат (главное, смотрите содержание действующего вещества и не увлекайтесь БАДами) либо отдельно каждый из компонентов. Назначаются они курсами.

Грелка на низ живота, горячий душ. Да-да! Мнение о том, что тепло усиливает объём менструальных выделений, — миф. Высокая температура нейтрализует действие простагландинов. По эффективности тепло сопоставимо с ибупрофеном. Существуют даже специальные менструальные пластыри, клеятся на бельё (не на кожу!), местно повышают температуру до 70 градусов. Можно использовать самую обычную медицинскую грелку, но сегодня есть большой выбор красивых менструальных грелок в уютных вязаных чехлах или в виде симпатичных зверюшек, фиксирующихся с помощью длинных лап ниже талии, в месте локализации боли. Выпускаются и электрогрелки такого же назначения. У теплового воздействия нет побочных реакций, наоборот, оно способно повысить действие других методов.

Адекватная физическая активность. Девочки, которые систематически занимаются йогой, пилатесом, не прячутся от уроков физкультуры, легче (доказано!) справляются с проявлениями дисменореи.
Ну и, конечно, как бы это банально ни звучало: адекватное питание и полноценный сон. Полноценный сон и правильное питание снижают уровень стресса, поддерживают правильную выработку гормонов, повышают болевой порог.
Плюсов много, внедряйте в жизнь эти простые рекомендации.
|
Гормональные препараты назначаются в тяжёлых случаях, когда не работают вышеперечисленные методы, нет противопоказаний, или когда помимо лечения дисменореи требуется надёжная контрацепция. Могут быть назначены в форме таблеток, вагинального кольца, пластыря. |

Вторичная дисменорея
Чаще возникает после 25 лет на фоне каких-либо заболеваний. Самая распространённая причина — эндометриоз любой локализации. Также причиной могут быть миома матки, хронические воспалительные процессы.
Эндометриоз, к сожалению, всё чаще диагностируется в подростковом возрасте, поэтому, если стандартная терапия первичной дисменореи не работает, необходимо вернуться к врачу и получить адекватное лечение.
Чем отличается вторичная дисменорея?
- Это симптом какого-то заболевания, без лечения не проходит, с возрастом только усугубляется. Тяжесть и выраженность симптомов со временем прогрессируют.
- Боль сохраняется в течение всего периода менструальных выделений, интенсивность может нарастать от первого к последнему дню. Боль может появляется до месячных, в середине цикла, сохраняться некоторое время после окончания менструации.
- Практически не снимается приёмом НПВС.
- Нередко сочетается с изменением характера и объёма выделений: обильные со сгустками, длительные мажущие до и после менструации.
- Нет сопутствующих симптомов вроде головокружения, тошноты, рвоты, диареи.
- Есть жалобы на боль при дефекации и во время полового акта.
Поскольку вторичная дисменорея — только симптом заболевания, для лечения нужно устранять причину хирургическими методами (лечение миомы матки, больших эндометриоидных кист, эндометриоза экстрагенитальной локализации) или с помощью гормональной терапии.
Параллельно проводится лечение воспалительных заболеваний ОМТ адекватными схемами антибактериальных и противовоспалительных препаратов. Ни массаж матки, ни остеопатия, ни народные методы лечения не справятся с первопричиной вторичной дисменореи.
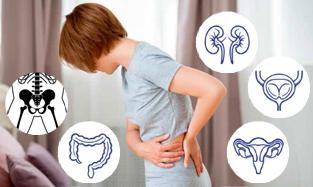
Другие причины
Болезненные менструации — большая проблема в жизни большинства женщин, однако при жалобах на боль в низу живота не следует списывать всё на органы малого таза, останавливаясь в поиске. Причины могут быть и другие: заболевания кишечника (СРК, целиакия, дивертикулы), опорно-двигательного аппарата, мочевыделительной системы (цистит, мочекаменная болезнь), неврологические проблемы, миалгия тазового дна и др.
И если предложенные варианты лечения, назначенного гинекологом, не работают, имеет смысл обратиться к специалистам в других областях. Необходимо найти и устранить первопричину, тогда боль уйдёт.
Проблема болезненных месячных настолько распространена, что многие женщины думают: иначе просто не бывает. Но это не так! Не терпите боль при месячных! Сильные болевые и сопутствующие симптомы могут указывать на серьёзную патологию и требуют обращения к врачу для установления причин недомогания и их лечения.
ВИКТОРИЯ ГУРШТЫНОВИЧ, врач акушер-гинеколог,
учреждение здравоохранения «17-я городская детская клиническая поликлиника» г. Минска


